冠心病血管腔内影像与功能学研究
Coronary Artery Intravascular Imaging and Functional Studies
截止2023年,我国急性心肌梗死(AMI)的年发病人数约为100万,年死亡人数约70万,死亡率极高,可以理解为发生急性心梗后有2/3机率未能通过生存考验,了解急性心肌梗死的发病机理对于预防与治疗这一可怕疾病至关重要。
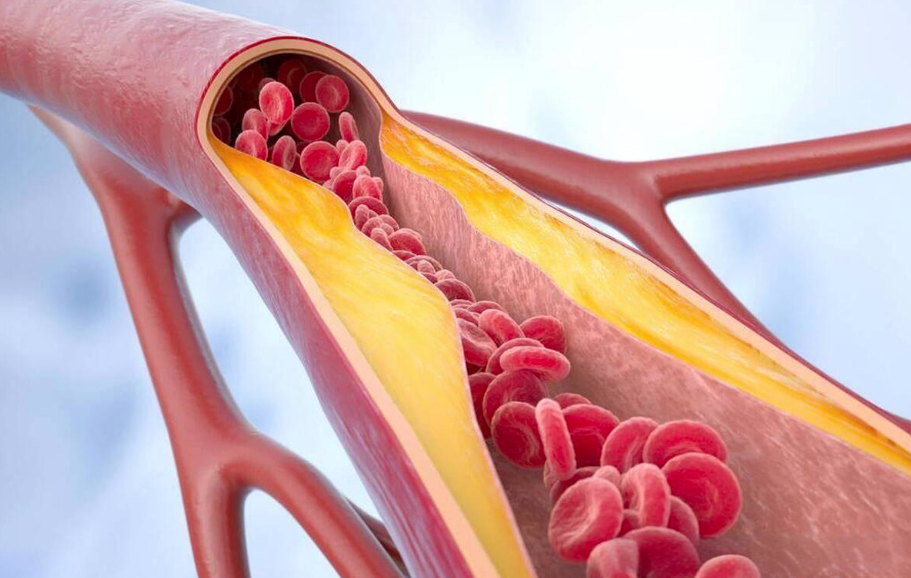
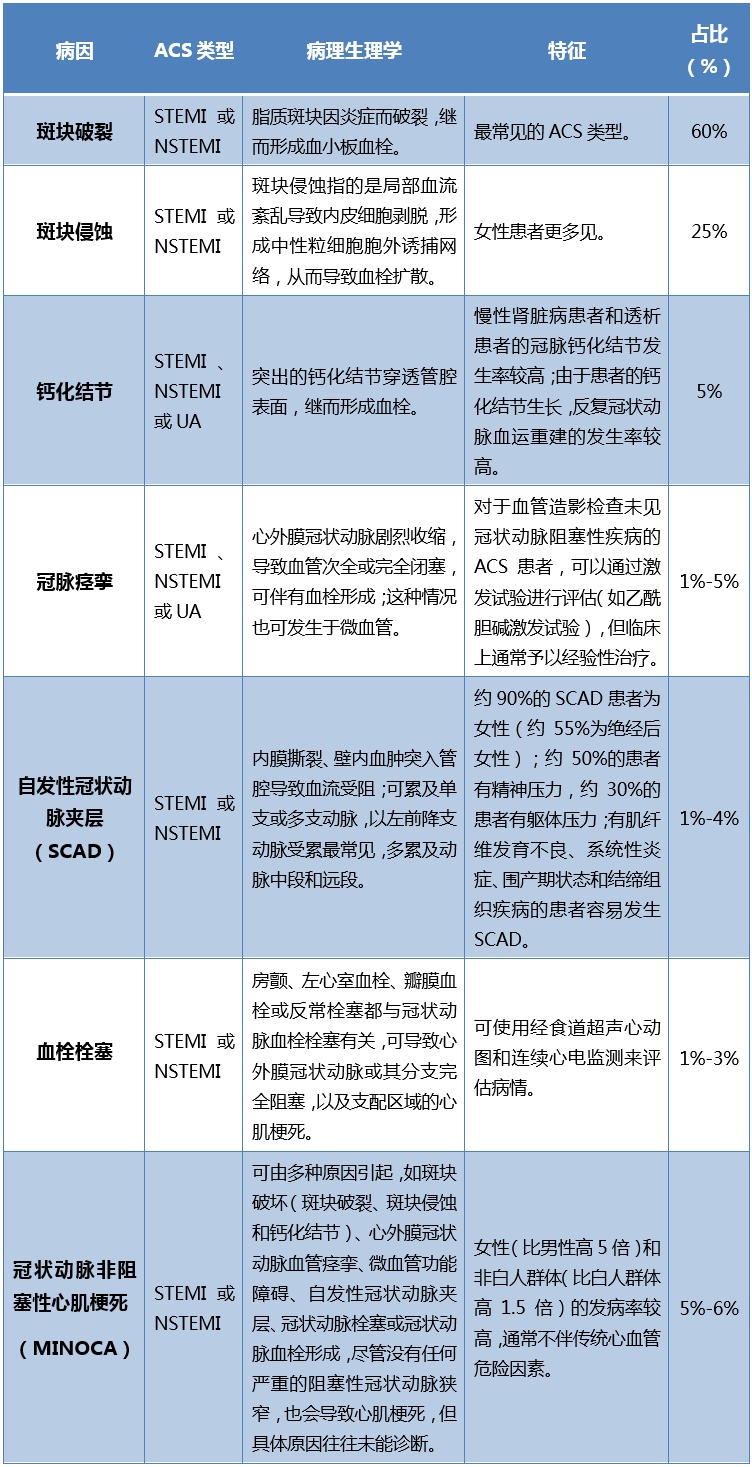
急性心梗(AMI)早期是由急性冠状动脉综合征(ACS)发展而来,急性冠状动脉综合征(ACS)是以冠状动脉粥样硬化斑块破裂或侵蚀,继发完全或不完全闭塞性血栓形成为病理基础的一组临床综合征,全球每年约有700多万人被诊断为ACS,ACS的病因主要包括斑块破裂、斑块侵蚀、钙化结节、冠脉痉挛、自发性冠状动脉夹层、冠状动脉非阻塞性心肌梗死和血栓栓塞。ACS可导致心功能不全、恶性心律失常、猝死等恶性心血管事件,影响预后。早期诊断、准确的危险分层和及时治疗是改善ACS患者预后的关键。
对ACS的治疗常常通过冠状动脉造影明确诊断并进行微创介入手术,然而造影并不能充分提供血管病变的病理生理学信息,包括斑块性质与稳定性、血栓发生的几率与原因等。根据ACS的病理生理学分类与发病原因,如何能够准确判读血管内膜的斑块性质、结构特征等对治疗策略及急性心梗(AMI)的预防极为重要。
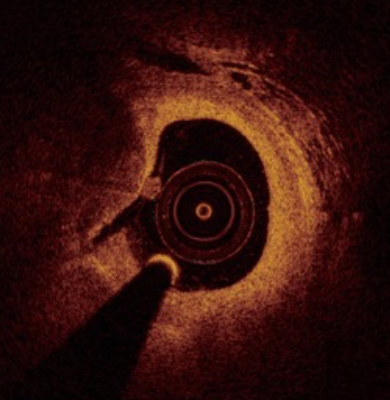
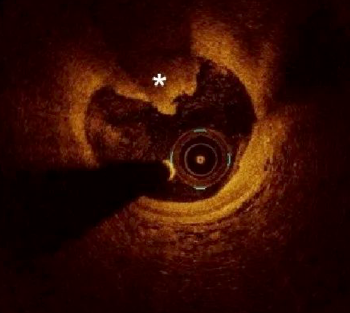
血管内超声(IVUS)通过导管技术将微型超声探头送入血管腔内,显示血管横截面图像,从而提供血管腔内影像。IVUS能够精确测定管腔、血管直径以及判断病变严重程度及性质。随着高分辨率探头的应用,还可识别微小结构,明显区分不同组织成分与结构。虚拟组织学血管内超声成像(VH-IVUS)技术进一步采用后处理技术,通过运算处理不同组织的不同回声频率,对斑块的组织成分进行模拟成像和定量分析。
光学相干断层成像(OCT)是一种高分辨率的冠脉血管腔内成像技术,利用近红外光照射血管壁,通过测量反射光的时间延迟和强度,生成高分辨率的横断面图像。OCT的分辨率可达10-20微米,比传统的血管内超声(IVUS)高10倍,能够清晰显示血管壁的微观结构。
血流储备分数(FFR)是一种用于评估冠状动脉狭窄的功能学指标,通过测量狭窄远端与近端的压力比,判断狭窄是否导致心肌缺血。通过近十年的全球多中心临床试验,验证了相较于影像上的狭窄,它更接近心肌缺血的数学模型,具备更科学的诊断价值。
以上三个相较于造影的新技术,能够更精准诊断急性冠状动脉综合征(ACS)的生理学分类与病因,并已成为国际上心血管诊断的Ia最高等级推荐。
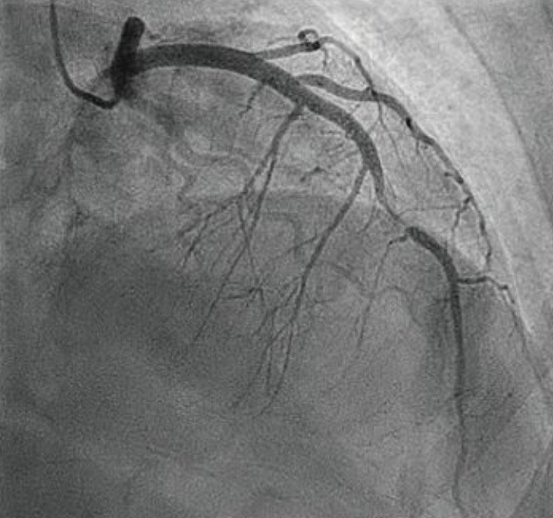
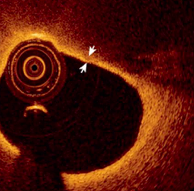
冠脉造影显示狭窄病变 血管腔内影像显示极易破裂的斑块
血管腔内影像显示斑块侵蚀 血管腔内影像显示钙化结节
目前的分析无法推断血管内影像技术在介入手术病变选择方面是否与功能学指导一样好或更好,或者血管腔内影像指导联合功能学指导是否优于单纯血管内成像引导,未来需要大规模的随机对照的多模态数据分析,引入斑块负荷、脂质斑块体积、钙化面积等参数,以真实世界数据为出发点,以深度学习、大语言模型等先进技术手段为依托,构建个体化的决策系统,实现自动化病变识别和定量分析。